食道がんの治療方法
一般的に「食道がんの治療は難しい。」ということが広く知られています。
その理由は主に以下の3点です。
- ①転移しやすい
- 胃がんと比べると、最も内側の層である粘膜がんの転移率は胃がんではわずか1~2%なのに対して食道がんでは約10%と高く、さらに粘膜下層になるとその転移率は、胃がんでは約15%ですが、食道がんでは約50%と高いのです。
- ②発見しにくい
- 一般検診の上部消化管X線検査では、胃がんは発見できても食道がんは発見し辛い。
- ③場所が悪い
- 食道は大動脈や心臓、気管支など重要な臓器や神経と接しているため手術でのリスクが高く、周囲の重要な臓器への浸潤があると手術は不可能となる。
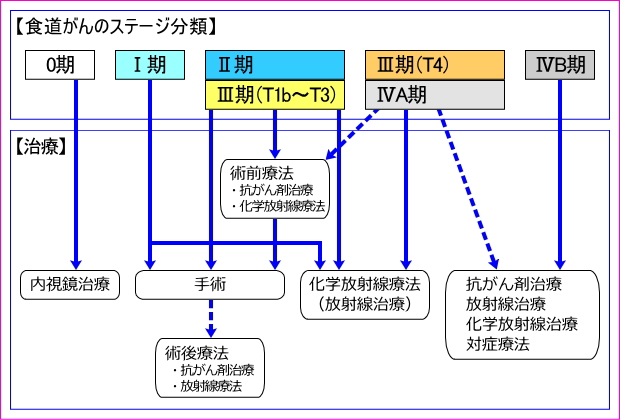
食道がんの治療方法は主に「内視鏡治療」「手術」「放射線治療」「抗がん剤治療」の4種類があり、ある程度進行したがんではそれぞれの特徴を生かしながら組み合わせて相乗効果を出すための治療が行われます。
以下に、日本食道学会編「食道癌診断・治療ガイドライン 2012年4月版」を参考に作成したフローを掲載します。
上の図のステージ分類については、食道がんのステージ分類を参照してください。
食道がんの内視鏡治療
食道がんが食道の壁の最も内側の粘膜に留まり、転移の無い0期の段階であれば「内視鏡治療」が行われます。
内視鏡治療の種類としては、
- 内視鏡的粘膜切除術(EMR)
- 内視鏡的粘膜下層薄利術(ESD)
の2つの方法があり、がんの形状や大きさによって的確な方法が選択されます。
EMR
内視鏡的粘膜切除術(EMR)は、食道がんの病巣の直径が2㎝以内の場合に適応され、がん病巣を生理食塩水などで浮きあげてスネアといわれるループ状ワイヤをかけて締め付け、高周波電流を流して焼き切ります。
ESD
内視鏡的粘膜下層薄利術(ESD)は、がん病巣が2㎝を超える場合に適応され、病巣の周囲を高周波ナイフでマーキングした後、病巣の下に止血剤を配合した薬液を注入し病変部を剥離します。
ガイドラインでは内視鏡治療の適応は0期とされていますが、病院によってはステージⅠ期でも行われる場合があります。
この場合は、ESDによって病理で評価をし、再度手術で対応するか予防的な「化学放射線療法」を行うかを判断します。
食道がんの手術
手術は、食道がんの標準的な治療法です。
がんを含め食道を切除し、同時にリンパ節を含む周囲の組織を切除し、その後、胃や腸を使って食物の通る新しい通路をつくる再建手術が行われます。
食道は頸部から胸部、腹部にわたっているため、それぞれのがんの発生部位によって選択される手術の方法が異なります。
頸部食道がん
がんが小さく頸部(けいぶ:首の部分)の食道に留まり周囲への広がりがない場合は、喉と胸の間の頸部食道のみを切除し、切除した食道の代わりに小腸の一部(約10cm)を移植して再建します。
喉の近くまで広がったがんの場合は、頸部食道と一緒に喉頭(こうとう)も切除し小腸の一部を咽頭(いんとう)と胸部食道の間に移植し、気管の入口を頸部の最下端中央につくります。
この場合は、喉頭を切除するため声が出せなくなります。
胸部食道がん
胸部食道がんでは、原則的に胸部食道を全部切除し、同時に胸部のリンパ節を切除します。
胸の中にある食道を切除するために通常は右側の胸を開きますが、近年は胸腔鏡を使って開胸せずに食道を切除する方法も試みられています。
食道を切除した後、胃を引き上げて残っている食道とつなぎ食物の通る新しい道を再建します。
胃が使えない場合には大腸または小腸を使いますが、胃や大腸・小腸を引き上げる経路は、前胸部の皮膚の下を通す方法と胸骨の下で心臓の前を通す方法、そして、もとの食道のあった心臓の後ろを通す方法の3通りがあり、それぞれの病態により選択されます。
腹部食道がん
腹部食道のがんの場合は、胸部食道がんと同様に右側を開胸して食道と周囲のリンパ節を切除する方法や、左側を開胸して食道の下部と胃の噴門部(食道からの胃の入り口部分)を切除する方法など、さまざまな方法が行われます。
食道がんの集学的治療
がんの種類や進行度に応じて、手術治療や放射線治療や化学療法などのさまざまな治療法を組み合わせることを「集学的治療」といいます。
根治的化学放射線療法
食道の扁平上皮がんは放射線治療の効果が高いことが知られており、手術は可能だが食道の温存を希望して手術を受けたくない方や心臓や肺の機能の状態や年齢などの理由で手術が難しい方などの場合で、別の臓器への転移がない状態(主にⅠ期)であれば、放射線と化学療法(抗がん剤治療)の組み合わせを行うことで、がんの消失が期待できます。
現時点では手術の方がわずかに優っていますが、その成績はほとんど変わらなくなっています。
しかし、化学放射線療法によって数ヶ月から数年後に起こる副作用についてはまだわからない部分もあり、今後の比較試験結果が待たれています。
術前療法
食道がんのステージⅡ期・Ⅲ期では手術を中心とした治療が標準とされていましたが、2012年4月に出された食道がん治療のガイドラインでは「術前化学療法(抗がん剤療法)」+「手術」が標準治療となりました。
そして現在、術前化学放射線療法(放射線療法+抗がん剤療法)も比較試験がスタートしています。
抗がん剤治療(化学療法)
抗がん剤治療(化学療法)とは、がん細胞を傷つけ縮小させる効果のある薬(抗がん剤)を体に投与し、治療を行う方法です。
抗がん剤は血液の流れに乗って全身に行き渡るため、手術では切り取れないところや放射線をあてられないところにも、効果を期待することができます。
食道がんで手術のリスクが高いため、前記のような集学的治療として放射線治療や手術との併用で行われる場合が多くなりました。
放射線治療
放射線治療は手術と同じく、限られた範囲のみを治療できる局所治療で、機能や形態を温存することを目指した治療です。
高エネルギーのX線などの放射線をあてて、がん細胞を傷つけ小さくします。
放射線治療には、放射線を体の外から照射する方法(外照射)と食道の腔内に放射線が出る物質を挿入し体の中から照射する方法(腔内照射)の2つの方法があります。
食道がんでは手術のリスクが高いため、前記のような集学的治療として抗がん剤治療や手術との併用で行われる場合が多くなりました。
また、がんによる痛み、出血などの症状を抑えたり、食べ物の通り道を確保しようとする治療(緩和治療)にも放射線治療が行われる場合もあります。

ご自身やご家族やお知り合いが「がん克服」を模索しておられるようでしたら、ぜひ一度ご相談ください。長年の経験と実績を基にお役に立てるはずです。
がん克服事例
私が実際に受けてきた相談事例をご紹介しています。
また重複しますが、「末期がんの事例」と「現在継続中の事例」もピックアップしました。
よく読まれている記事 TOP10
タグ:食道がん